Sëmundja Behçet

Sëmundja Behçet është një sëmundje sistemike reumatike inflamatore nga grupi i vaskuliteve (d.m.th. inflamacion vaskular reumatik). Sëmundja ka një numër të pazakontë të formave të shfaqjeve klinike, kryesisht ulcera karakteristike në gojë dhe në organet gjenitale (afte) Dr. Besim DemolliSpecialist i reumatologjisëTel. 044727068Pikat kyqe
• Simptomat e sëmundjes Behçet mund të ndryshojnë nga një pacient tek pacienti tjetër. Pra, shenjat dhe simptomat klinike varen se cila pjesë është e prekur.
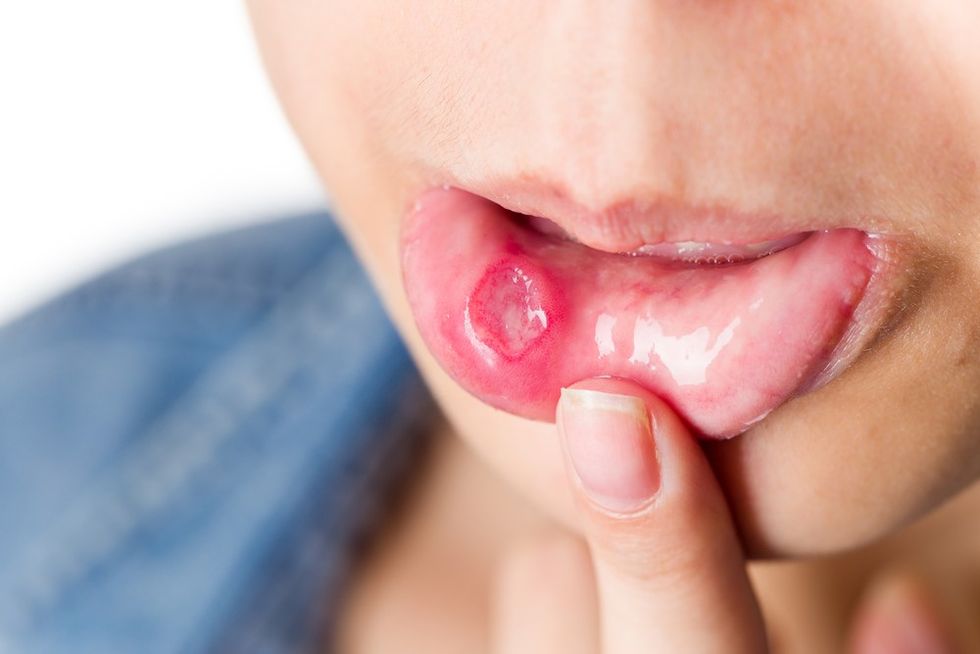
• Prania e ulceracioneve (plagëve) në gojë janë shenjat më të zakonshme tek sëmundja Behçet. Këto ulceracione kanë formë të rrumbullakët, të ngritura mbi nivelin e mukozës të cilat ndryshime shërohet brenda 2-3 jave dhe nuk lënë cikatrikse (shenja). Ato mund të jenë lokalizuar në buzë, gjuhë, mukozën e faqeve, mishrat e dhëmbëve. Duhet të jenë së paku 3 herë brenda vitit në mënyrë që të llogariten si kritere diagnostike!
• Ulceracione në organet e jashtme gjenitale.
• Ndryshime lëkurore me lokalizim në pjesën e poshtme të këmbëve të cilat ndryshime janë në formë të nyejve dhe me ngjyrë të kuqe, kuqërremtë, kafe.
• Ndryshimet në sy janë kryesisht ndryshimet inflamatore të cilat shkaktojnë skuqje, dhimbje dhe shikim të paqartë. Zakonisht prekin të të dy sytë.
• Ndryshimet në nyje janë kryesisht në formë të ënjtjes së nyejve dhe dhimbjeve të tyre.
• Në enët e gjakut qoftë vena dhe arterie ndryshimet lëkurore mund të jenë në formë të skuqjes, dhimbjes dhe ënjtjes.
• Në sistemin tretës mund të keni dhimbje barku, diarre, gjakderdhje.
• Ndryshimet neurologjike mund të jenë në formë të kokëdhimbjes, etheve, ç’orientim, çrregullim në drejtpeshim, goditje në tru etj.
• Konsultohuni me mjekun tuaj reumatolog nëse vëreni disa nga këto simptomat të lartcekura.
• Po ashtu nëse ju jeni të diagnostikuar me këtë sëmundje por keni vërejtur se iu janë paraqitur shenja dhe simptoma të reja konsultohuni me mjekun tuaj reumatolog.
Sëmundja Behçet është një sëmundje multisistemike me shkak të panjohur. E përshkruar për herë të parë nga Hipokrati në shekullin V para erës sonë. Sindroma mbart emrin e dermatologut turk Hulusi Behçet, i cili, në vitin 1937, përshkroi një sindromë të ulcerave të përsëritura aftoze, ulceracioneve gjenitale dhe uveitit që çon në verbëri.
Edhe pse shkaku i sëmundjes është ende i panjohur, ajo është bërë e njohur si një sëmundje inflamatore multisistemike me një heterogjenitet të manifestimeve klinike.
Pra, në sëmundjen Behçet, inflamacioni prek enët e mukozës (indet që prodhojnë mukozën që mbështjellin organet e traktit të tretjes së ushqimit, organet gjenitale dhe urinare) dhe lëkurën.
Shenjat kryesore të sëmundjes janë ulcera të përsëritura (plagë) në gojë dhe në organet gjenitale, si dhe përfshirja e syve, nyejve, lëkurës, enëve të gjakut dhe sistemit nervor.
Sa e shpeshtë është kjo sëmundje?
Sëmundja Behçet është më e zakonshëm në disa pjesë të botës. Shpërndarja gjeografike e kësaj sëmundje përkon me "Rrugën e Mëndafshit" (Rruga e mëndafshit është emri për një rrjet rrugor të karvanëve, qëllimi kryesor i të cilëve ishte që të lidhin Mesdheun me Azinë Lindore). Sëmundja gjendet kryesisht në vendet në Lindjen e Largët (të tilla si Japonia, Koreja, Kina), Lindja e Mesme (Irani) dhe rajoni i Mesdheut (Turqia, Irani, Iraku, Tunizia, etj.) Maroku). Është më e zakonshme në Turqi me përhapjen e vlerësuar të 421 të sëmurëve për 100,000 banorë e ndjekur nga Irani, Izraeli dhe Japonia. Mbetet e rrallë në vendet e tjera si Amerika dhe vendet afrikane, si dhe në Australi për të cilat mbizotërimi mbetet i panjohur por me një incidencë vjetore prej 0.6%.
Edhe pse nuk kemi të dhëna statistikore të sakta të shpeshtësisë së rasteve të kësaj sëmundje në Kosovë duhet thënë se është një sëmundje mjaft e shpeshtë.
Cilat mosha preken më shumë nga kjo sëmundje?
Mosha e përgjithshme e fillimit është midis 20 dhe 35 vjeç. Gratë dhe burrat preken në mënyrë të barabartë shpesh, por rrjedha e sëmundjes është zakonisht më serioze tek burrat. Por, ekziston një epërsi e meshkujve në rajonin e Mesdheut dhe gratë preken më shpesh në Lindjen e Largët. Ka një ecuri kronike me acarime dhe reaksione të paparashikueshme. Në Japoni dhe Kore, sindroma Behçet është më e zakonshme tek femrat, me një raport mashkull-femër 1:2, por është më e zakonshme tek meshkujt në Lindjen e Mesme, me një raport mashkull në femër 2:1.
Në literaturë, vlerësimet e raporteve meshkuj-femra variojnë nga 11:1 në 0.2:1. Megjithë ndryshueshmërinë e raporteve të gjinisë të raportuar, sëmundja ka tendencë të zhvillojë një kurs më të rëndë te meshkujt.
Fillimi gjatë viteve të fëmijërisë njihet mirë, por sindroma Behçet ndodh rrallë para moshës shkollore. Mosha mesatare e fillimit për pacientët pediatrikë në një seri të madhe turke ishte 11.7 vjet, dhe mosha mesatare e fillimit për sindromën neurologjike Behçet ishte 13 vjet.
Përafërsisht 3-8% e të gjithë pacientëve me sëmundjen Behçet plotësojnë kriteret diagnostikuese para moshës 18 vjeç (d.m.th. mjekët me siguri mund të thonë se ekziston një sëmundje Behçet në një moshë të re.) Nëse simptomat janë jo të plota, vëzhgimi afatgjatë shpesh është i nevojshëm.
Cila racë është më e predispozuar për këtë sëmundje?
Sindroma Behçet mendohet se është më e zakonshme në popullatën turke, aziatike dhe të Lindjes së Mesme. Sidoqoftë, ashpërsia e sëmundjes mund të rritet në këto popullata, me konstatimin më të mirë të rasteve si rezultat. Një incidencë në rritje e patergjisë së lëkurës dhe antigjenit HLA-B51 është vërejtur në pacientët e Lindjes së Mesme dhe Azisë, krahasuar me pacientët e Amerikës së Veriut ose Evropës Veriore.
Shkaku i saktë nuk dihet. Sidoqoftë, kombinimi i faktorëve gjenetikë dhe të mjedisit ka të ngjarë të luajë një rol. Disa studiues besojnë se një faktor apo infeksion mjedisor, siç është një virus, bakter ose ndotje, mund të shkaktojë një reagim autoinflamator brenda njerëzve që kanë gjene të caktuara të ndjeshmërisë ndaj sëmundjes. Ai prek kryesisht qelizat endoteliale vaskulare që çojnë në inflamacion dhe trombozë.
Nivelet serike të citokineve primeruese të neutrofileve si TNF, interleukin B dhe IL-8 dihet që rriten te pacientët me sëmundjen Behçet dhe infiltrimi i rëndësishëm i neutrofileve gjendet në lezione të hershme.
Disa gjene janë zbuluar se shoqërohen me sëmundjen, nga më të zakonshmet janë në klasën HLA-B.Geni i njohur më fuqishëm i njohur me sëmundjen e Behçet është HLA-B5.
A është sëmundja Behçet e trashëgueshme?
Nuk ka asnjë model uniform të trashëgimisë të kësaj sëmundje. Sidoqoftë, një gjendje e caktuar gjenetike dyshohet, veçanërisht në pacientët me një fillim të hershëm të sëmundjes. Sëmundja shoqërohet me një predispozicion gjenetik (HLA-B5); kjo vlen veçanërisht për pacientët nga Mesdheu dhe Lindja e Largët. Ka raporte për familjet në të cilat disa anëtarë vuajnë nga sëmundja.
Pse unë vuaj nga kjo sëmundje?A mund ta parandaloj?
Kjo sëmundje nuk mund të parandalohet dhe shkaku i saj është i panjohur. Nuk ka asgjë që mund të kishe bërë për të parandaluar këtë. Nuk është faji juaj.
A është ngjitëse?
Jo. Kjo sëmundje nuk është ngjitëse.
Cilat janë shenjat kryesore (simptomat kryesore)?
Sëmundja Behçet është një vaskulit që prek si arteriet ashtu edhe venat e të gjitha madhësive duke shkaktuar kështu një spektër të larmishëm të përfshirjes së organeve nga koka në këmbë që mund të shfaqet në çdo moment të kohës. Këto manifestime sistemike kanë mungesë të besueshmërisë diagnostike dhe krijohen kryesisht në bazë klinike në mungesë të një shpjegimi alternative.
Manifestimet mukokutane
Lezionet mukokutane janë shenja themelore për diagnostikimin e sëmundjes Behçet. Ulcera orale është simptoma më e e shpeshtë dhe detyruese që shihet në mbi 97% të pacientëve. Është një ulcerë e dhimbshme, e përsëritur, e rrumbullakët ose ovale me kufinj të përcaktuar mirë dhe pseudomembranë qendror të verdhë. Në secilin sulm, ulcera mund të ndryshojë në numër dhe madhësi nga 1 mm në 30 mm në diametër. Ato shërohen spontanisht brenda 3 javësh pa lënë dhëmbëzime (cikatrikse). Është e vështirë për t'i dalluar ato nga ulcerat për shkaqe të tjera, por karakteristikat dhe përsëritja e tyre duhet t'i shtyjnë klinicistët të kërkojnë shenja të tjera sistemike të kësaj sëmundje.
Ulcera të ngjashme me ato që shihen në gojë ndodhin në vulvë ose në vagjinë te femra, dhe në skrotum ose penis në meshkuj, por mund të lënë dhëmbëzime (cikatrikse). Ulcera gjenitale mund të shihet në 60% deri 89% të rasteve dhe sugjerojnë diagnozën e sëmundjes Behçet. Ulcera gjenitale shihet më shpesh në vendet perëndimore dhe mund të ndodhë afër sfinkterit anal. Fëmijët para pubertetit kanë më pak ulcera në organet gjenitale. Tek djemtë, ekziston një inflamacion i përsëritur testikuloz (orkiti).
Manifestimet lëkurore
Ka ndryshime të ndryshme të lëkurës. Manifestimet më të shpeshta të lëkurës janë pseudofollikuliti dhe eritema nodosum. Pseudofollikuliti (pustuloza) karakterizohet nga një pustulë sterile në formë kube në një bazë të rrumbullakët eritematoze-edematoze që është e padallueshme nga puçrrat e rinisë (aknet vulgare), ndërsa eritema nodoze karakterizohet nga noduse të dhimbshme të shumta nënlëkurore që ndryshojnë në madhësi dhe ndryshojnë në ngjyrën si ato të moshës. Ato mund të shfaqen në të gjithë trupin dhe shpesh shihen në ekstremitetet e poshtme.
Reaksioni patergjik përfshihet në kriteret për diagnostikimin e sëmundjes Behcet si dhe është një tregues i aktivitetit të saj. Është një hiperreaktivitet jospecifik i lëkurës ndaj traumave të vogla siç është injektimi me një gjilpërë. Një papulë ose pusulle që përmban qelb steril zakonisht formohet 24 deri në 48 orë pas një injeksioni intradermal të lëkurës me një gjilpërë 20. Megjithëse më shumë se 50% e pacientëve nga Rruga e Mëndafshit (Turqia dhe Japonia) kanë një test pozitiv pathergji, ajo rrallë vërehet te pacientët nga Evropa Veriore, SH.B.A. dhe Australia. Dikur ishte një kriter i rëndësishëm diagnostikues për sëmundjen Behçet. Megjithatë, frekuenca e fenomenit të patergjisë u raportua të ulet gjatë dekadave të kaluara.
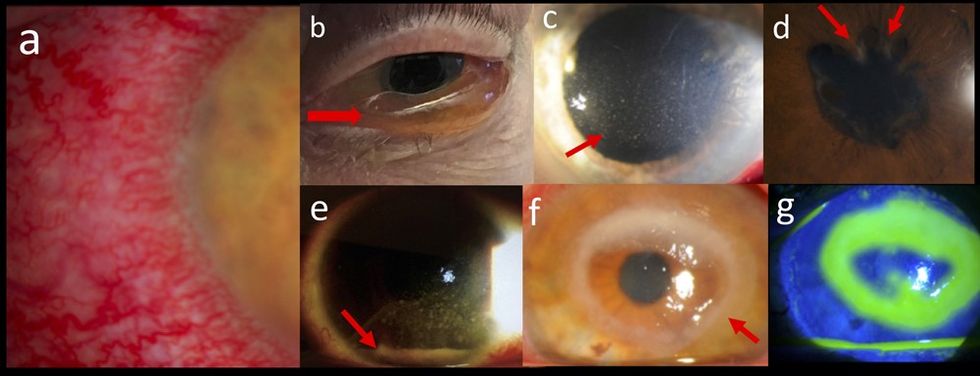
Inflamacioni i syve shpesh mund të vlerësohet vetëm nga një okulist. Është një nga shenjat (simptomat) më serioze dhe të zakonshme të sëmundjes. Prandaj, kontrollet e rregullta oftalmologjike janë të domosdoshme. Frekuenca e përgjithshme është 50%, por mund të rritet në 70% tek djemtë. Vajzat preken më pak. Të dy sytë janë të përfshirë në shumicën e pacientëve.
Simptomat e syve zakonisht ndodhin në tre vitet e para pas fillimit të sëmundjes. Ecuria e sëmundjes së syrit është kronike (d.m.th., që përsëritet gjatë një periudhe të gjatë kohore) me relapse të rastit. Dëmtimi strukturor ndodh pas çdo rikthimi, i cili mund të çojë në një humbje graduale të shikimit.
Trajtimi përqendrohet në kontrollin e inflamacionit, parandalimin e flakërimit dhe parandalimin ose minimizimin e humbjes së shikimit.
Uveiti shfaqet në 60-80% të pacientëve. Lezione arteriale dhe venoze të retinës janë indikatorë prognostikë për verbërinë, që është një ndërlikim kryesor i sindromës Behçet. Në popullatat e Lindjes së Mesme, koha mesatare nga fillimi i sëmundjes deri në verbëri është 3-4 vjet në pacientët e patrajtuar ose në ata që trajtohen vetëm me kortikosteroide.
Sëmundja Behçet karakterizohet nga sëmundje të rënda me sulme të përsëritura të inflamacionit intraokular, dmth. episcleritis, scleritis, keratitis dhe uveitis anterior, uveitis eposterior ose panuveitis. Vitriumi me ekxudate të shumta për shkak të vaskulitit mund të çojë në edemë makulare. Nëse ndodh një kombinim i neuritit optic me atrofi optike, exudatet dhe ablacioni i retinës është shkaku i humbjes vizuale në disa raste.
Manifestimet artikulare (nyejve)
Përfshirja e nyejve ndodh në rreth 30-50% të të sëmurëve më këtë sëmundje. Kryesisht gjymtyrët e poshtme,sidomos gjunjët, janë prekur, por në duar mund të përfshihen edhe kyçet e dorës dhe bërrylat. Artriti është artrit joeroziv. Inflamacioni mund të çojë në ënjtje të nyjës/nyejve, dhimbje, ngurtësi dhe lëvizje të kufizuar. Për fat të mirë, këto simptoma zakonisht zgjasin vetëm disa javë dhe shërohen më vete. Këto inflamacione shumë rrallë çojnë në dëmtim të nyejve.
Përfshirja nervore
Përfshirja neurologjike është një nga manifestimet më serioze të sindromës Behçet, që ndodh në 10-30% të pacientëve dhe mbart një prognozë të keqe. Manifestimet neurologjike përfshijnë meningjitin ose meningoencefalitin. Simptoma psikiatrike, përfshirë ndryshimet e personalitetit. Deficitet neurologjike, përfshirë hemiparezën. Deficitet neurologjike mund të jenë progresive, me 30% të atyre pacientëve me manifestime neurologjike përfundimisht zhvillojnë demencë. Krahasuar me të rriturit, fëmijët kanë tendencë të kenë trombozë të sinusit dural më shpesh sesa sëmundja parenkimale.
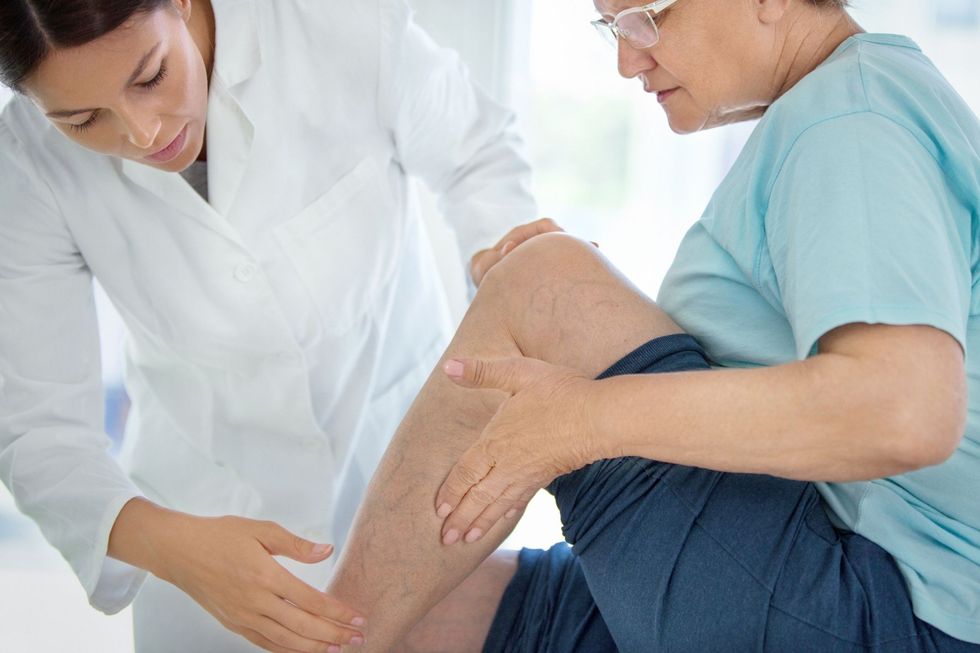
Përfshirja vaskulare
Vaskuliti është zbulimi patognomonik në sëmundjen Behçet.Përfshirja vaskulare në sindromën Behçet është unike pasi përfshin sistemet arteriale dhe venoze. Komplikimet vaskulare, të cilat paraqiten në 7-40% të pacientëve, përfshijnë trombozat venoze dhe arteriale, okluzionet dhe stenozat e enëve dhe formimi i aneurizmës. Përfshirja venoze zakonisht përfshinë tromboflebitin sipërfaqësor ose trombozën venoze të thellë, zakonisht të ekstremiteteve të poshtme. Mund të ndodhë edhe tromboza vanave cava, me shtrirje në venën hepatike, që çon në sindromën Budd-Chiari si dhe të lidhur me sëmundshmërinë dhe vdekshmërinë e saj. Pacientët me manifestime arteriale mund të paraqiten me trombozë ose formim të aneurizmit me rupturë të mundshme fatale, veçanërisht nëse përfshihen arteriet pulmonare.
Pacientët mund të jenë asimptomatikë dhe ata mund të shpërthejnë papritmas. Kirurgjia vaskulare është e detyrueshme, por rikthimi në vendin e anashkalimit është i shpeshtë.
Përfshirja e traktit gastrointestinal
Manifestimet gastrointestinale mund të shihen në 7–29% të pacientëve. Ato prodhohen nga ulcerat kudo në traktin gastrointestinal. Forma klasike është ulcera e rajonit ileocecal. Pacientët mund të paraqiten me dhimbje barku, diarre ose kapsllëk, apo edhe abdomen akut për shkak të perforcionit në vendin e ulceracionit.
Është e vështirë të dallosh sëmundjen Behçet nga sëmundja inflamatore e zorrëve për shkak të ngjashmërisë në simptomat e zorrëve dhe ato jashtëqelizore. Sidoqoftë, prania e granulomave mundtë përdoret për të përjashtuar sëmundjen Behçet.
Manifestimet pulmonare
Manifestimet pulmonare janë të rralla dhe mbizotërojnë nga përfshirja vaskulare. Hemoptiza është shfaqja kryesore dhe mund të jetë masive dhe fatale. Pra, manifestimet pulmonare (vaskuliti, embolizmi, fibroza, pleurit dhe infeksioni).
Manifestimet kardiake
Ndryshimet në zemër mund të jenë: miokarditi, lezionet valvulare, perikarditi, aneurizmat ventrikulare, trombozë intrakardiake, vaskulitin koronar, çrregullimet e ritmit të zemrës, blloku kardiak, infarketet e zemrës, vdekja e papritur etj.
Manifestimet renale (hematuria, leucocituria) ndodhin relativisht rrallë.
Manifestimet gjenitourinare
Përfshirja gjenitourinare, përveç ulçerimit aftoz, është e rrallë. Mund të ndodhë si epididimit i përsëritur ose nefropatia.
A është sëmundja e njëjtë në çdo të sëmurë?
Jo, nuk është e njëjtë çdo herë. Në disa të sëmurë, rrjedha e sëmundjes është e lehtë dhe ka ulcera të parregullta në gojë dhe plagë në lëkurë. Megjithatë, pacientët e tjerë mund të përjetojnë përfshirje të sistemit ocular dhe nervor. Ekzistojnë edhe disa dallime midis vajzave dhe djemve. Ecuria e sëmundjes tek djemtë është zakonisht më serioze sesa tek vajzat. Prandaj, sytë dhe enët janë më shpesh të përfshirë. Pamja klinike e sëmundjes mund të ndryshojë në pjesë të ndryshme të botës dhe ndodh ndryshe.
A është sëmundja e ndryshme tek fëmijët dhe të rriturit?
Sëmundja Behçet është e rrallë në fëmijëri dhe adoleshencë në krahasim me të rriturit, por ka më shumë raste familjare të sëmundjes Behçet në fëmijë sesa tek të rriturit. Shfaqja e sëmundjes pas pubertetit është më e ngjashme me sëmundjen në moshën e rritur. Në përgjithësi, përkundër disa dallimeve, kjo sëmundje në fëmijëri dhe adoleshencë ka shumë ngjashmëri me sëmundjen tek të rriturit.
Diagnoza bazohet kryesisht në shenjat (simptomat) klinike. Duhen të përmbushen kriteret ndërkombëtare të përcaktuara për diagnostikimin e sëmundjes Behçet. Këto kritere përfshijnë praninë e ulcerave të gojës plus dy nga këto: ulcera gjenitale, ndryshime tipike të lëkurës dhe një test pozitiv patergjie, përfshirje në sy, ndryshime vaskulare, neurologjike. Nuk ka gjetje të veçanta laboratorike për këtë sëmundje. Afërsisht gjysma e të sëmurëve me këtë sëmundje janë bartës të markerit gjenetik HLA-B51/B52, e cila shoqërohet me rrjedhën më serioze të sëmundjes.
Siç është përshkruar tashmë më lart, testi i hiperaktivitetit lëkuror jep një rezultat pozitiv në rreth 60-70% të pacientëve. Por frekuenca është më e ulët në disa vende. Imazhe të veçanta të vaskulaturës ose trurit mund të jenë të nevojshme për të diagnostikuar përfshirjen e enëve dhe sistemit nervor.
Me që kjo është një sëmundje multisistemike ajo kërkon bashkëpunim midis specialistëve në trajtimin e syve (okulisti), lëkurës (dermatologu) dhe sistemi nervor (neurologu). Prandaj është shumë e rëndësishme që pacientët të mbledhin të gjithë informacionin (p.sh. letrat e mjekut, imazhet e MRI, etj.) Nga mjekët e ndryshëm, në mënyrë që mjekët të pajtohen mirë për trajtimin.
Prognoza
Panuveiti dhe okluzioni vaskular i retinës ishin dukshëm më të shpeshta te burrat sesa gratë, dhe burrat priren të kishin një parashikim më të dobët vizual. Ndërsa sëmundja mukokutane është me të vërtetë manifestimi më i zakonshëm i sëmundjes Behçet. Është vërtetuar se sëmundja kardiovaskulare dhe neurologjike kanë potencialin të shkaktojnë sëmundshmëri dhe vdekshmëri më të madhe.
A mund të mjekohet apo shërohet sëmundja?
Sëmundja mund të vihet nën kontroll, por nuk mund të kurohet. Disa medikamente shpesh janë të nevojshme për këtë.
Cilat trajtime janë në dispozicion?
Nuk ka trajtim të veçantë sepse shkaku i sëmundjes Behçet është i panjohur. Trajtimi lokal i ulcerave (plagëve) në gojë dhe organet gjenitale është i rëndësishëm. Për shkak të përfshirjes së mundshme të organeve të ndryshme, duhet të zgjidhet një qasje e ndryshme trajtimi. Disa pacientë nuk kanë nevojë për medikamente, të tjerët kanë nevojë për kombinime të shumta të tyre. Pothuajse të gjitha të dhënat në dispozicion për trajtimin e kësaj sëmundje vijnë nga studimet tek të rriturit. Barnat kryesore janë renditur më poshtë:
• Colchicine• Kortikosteroidet• Medikamentet imunosupresive: Azathioprin, Ciklosporin-A, Ciklofosfamide, Chlorambucil, Methotrexate
• Barnat antikoagulantët, antitrombocitarët, antifibrinolitikët • Terapia anti-TNF alfa: Etanercept, Infliximab, Adalimumab
• Agjent imunomodulues: Thalidomide
• Agjentët reostatikë: Pentoksifilina (Trental)
Çfarë efektesh anësore kanë medikamentet të cilat përdoren në mjekimin e kësaj sëmundje?
Diarreja është efekti anësor më i zakonshëm i Colchicin-ës. Në raste të rralla, ky medikament mund të shkaktojë një rënie të qelizave të bardha të gjakut ose trombociteve. Rastet e azoospermisë (zvogëlimi i numrit të spermatozoideve në spermë) janë raportuar, por ky nuk është një problem i madh në dozat terapeutike të përdorura për këtë sëmundje. Vlerësimi i spermës kthehet në normale kur ulet doza ose ndalohet trajtimi.
Kortikosteroidet janë medikamente më të efektshme anti-inflamatore steroide, por përdorimi i tyre është i kufizuar sepse ato kanë efekte anësore serioze afatgjata, siç janë: diabeti melit, presioni i lartë i gjakut, osteoporoza, kataraktet dhe prapambetja në fazën e rritjes. Fëmijët që kanë nevojë për terapi kortikosteroide duhet të marrin dozën një herë në ditë në mëngjes. Me përdorim afatgjatë, shtesat e kalciumit duhen marrë përveç terapisë.
Ndër barnat imunosupresive, azathioprina, ndër të tjera, mund të rrisë vlerat e enzimave të mëlçisë, të zvogëlojë numrin e qelizave të kuqe dhe të bardha të gjakut dhe të rrisë ndjeshmërinë ndaj infeksioneve. Ciklosporin-A është kryesisht problematik për veshkat, por gjithashtu mund të shkaktojë presion të lartë të gjakut, rritjen e qimeve të trupit dhe probleme të mishit të dhëmbëve. Efektet anësore të ciklofosfamidit përfshijnë supresionin e palcës së eshtrave dhe problemet e fshikëzës urinare. Përdorimi afatgjatë mund të çojë në cikle të parregullta mujore dhe infertilitet.
Pacientët e trajtuar me imunosupresantë duhet të monitorohen nga afër dhe testet e gjakut dhe urinës duhet të bëhen çdo një deri në dy muaj.
Barnat anti-TNF dhe barnat e tjera biologjike përdoren gjithashtu gjithnjë e më shumë nëse simptomat e veçanta të sëmundjes nuk i përgjigjen terapisë. Këta rrisin shpeshtësinë e infeksioneve. Nevoja duhet të vendoset nga një praktikues me përvojë.
Sa kohë duhet të kryhet trajtimi?
Kjo pyetje nuk mund të përgjigjet në përgjithësi. Terapia imunosupresive kryhet për vite me radhë. Mund të ndërpritet në raste individuale nëse pacienti është pa simptoma për të paktën dy vjet. Në fëmijët me përfshirje vaskulare, tru ose sy, megjithatë, është e vështirë të ndalohet sëmundja. Në këto raste, terapia duhet të zgjasë më shumë. Atëherë barnat dhe dozat rregullohen bazuar në pamjen klinike. Terapia shpesh duhet të kryhet gjatë gjithë jetës.
A ka terapi alternative/plotësuese?
Ekzistojnë terapi të shumta plotësuese dhe alternative, kështu që kjo mund të jetë një temë konfuze për pacientët dhe familjet e tyre. Është më mirë të informoni mjekun tuaj. Ju duhet të mendoni me kujdes për rreziqet dhe përfitimet e terapive të tilla, pasi përfitimet e tyre nuk janë demonstruar në mënyrë të duhur dhe ato mund të jenë joproporcionale në kuptimin e kohës, barrës për fëmijën dhe koston. Nëse dëshironi të provoni terapi shtesë dhe alternative, ju lutemi diskutoni këto mundësi me reumatologun tuaj.
Cilat kontrolle të rregullta janë të nevojshme?
Kontrollet e rregullta janë të nevojshme për të monitoruar aktivitetin dhe trajtimin e sëmundjes. Ato janë veçanërisht të rëndësishme në fëmijët me infeksione në sy. Sytë duhet të ekzaminohen nga një okulist me përvojë në trajtimin e uveitit (sëmundje inflamatore e syve). Frekuenca e kontrolleve varet nga aktiviteti i sëmundjes dhe mjekimi i administruar.
Në mënyrë tipike, rrjedha e sëmundjes është e dukshme në atë që simptomat e simptomave alternohen dhe ndizen përsëri. Aktiviteti i përgjithshëm i sëmundjes zakonisht zvogëlohet me kalimin e kohës.
Cili është zhvillimi afatgjatë (ecuria e parashikuar dhe rezultati) i sëmundjes?
Nuk ka të dhëna të mjaftueshme për ndjekjen afatgjatë të pacientëve me sëmundjen në fëmijëri dhe adoleshencë. Bazuar në të dhënat në dispozicion, ne e dimë që shumë pacientë me këtë sëmundje nuk kanë nevojë për trajtim. Sidoqoftë, fëmijët me prekje të syve, sistemin nervor dhe enët e gjakut kërkojnë trajtim dhe përcjellje të veçantë.
Sëmundja Behçet mund të çojë në vdekje. Sidoqoftë, kjo ndodh shumë rrallë dhe kryesisht si rezultat i përfshirjes vaskulare (rupture e arterieve pulmonare ose aneurizmave të tjerë periferikë (zgjerim i ngjashëm me tullumbace të enëve të gjakut), përfshirja serioze e sistemit nervor qendror dhe ulcerat dhe perforacionet në traktin gastrointestinal, një ndërlikim që është veçanërisht i zakonshëm në disa raste grupet etnike (p.sh. japoneze) .
Shkaku kryesor i sëmundshmërisë (rezultati i dobët) është sëmundja e syve, e cila mund të jetë e rëndë, dhe çrregullime të rritjes, kryesisht si pasojë dytësore e trajtimit të kortizonit, mund të shfaqen.
A mund të shërohet pacienti plotësisht?
Fëmijët dhe të rriturit me aktivitet më të lehtë të sëmundjes mund të përmirësohen përsëri, por shumica e pacientëve pediatrik (pediatrikë) pësojnë periudha të gjata pa simptoma, të cilat alternohen nga episodet e sëmundjes.
Si ndikon sëmundja në jetën e përditshme të fëmijës dhe të afërmve të tij?
Si çdo sëmundje tjetër kronike, sëmundja Behçet ndikon në jetën e përditshme të fëmijës dhe të afërmve të tyre. Nëse sëmundja kalon një ecuri të lehtë pa përfshirë sytë ose një organ të rëndësishëm, fëmija dhe të afërmit e tij ose të saj zakonisht mund të bëjnë një jetë normale. Problemet më të shpeshta përsëritëse përfshijnë ulcerat në gojë, të cilat shumë fëmijë i shohin shumë të bezdisshëm. Këto plagë mund të jenë të dhimbshme dhe ta pengojnë fëmijën të hajë dhe pijë. Përfshirja në sy mund të jetë gjithashtu një problem i madh për familjen.
Po në shkollë?
Është shumë e rëndësishme që arsimi shkollor i fëmijëve me sëmundje kronike të mos ndërpritet. Nëse nuk ka përfshirje të syve ose organeve të rëndësishme, fëmijët me këtë sëmundje mund të ndjekin rregullisht mësimet. Një dëmtim i shikimit mund të kërkojë masa të veçanta në klasë.
Po për sportin?
Për sa kohë që vetëm lëkura dhe mukozat janë të përfshira, fëmija mund të marrë pjesë në të gjitha aktivitetet sportive. Asnjë sport nuk duhet të bëhet gjatë fazave akute të inflamacionit të nyejve. Inflamacioni i nyejve në sëmundjen Behçet është jetëshkurtër dhe shërohet plotësisht. Pasi inflamacioni të ketë mbaruar, pacienti mund të fillojë të ushtrojë përsëri. Sidoqoftë, fëmijët dhe të rriturit me promble me me sy dhe enë të gjakut duhet të kufizojnë aktivitetin e tyre fizik.
Po për ushqimin?
Nuk ka kufizime ushqimore. Në përgjithësi, fëmijët dhe të rriturit duhet të ketë një dietë të ekuilibruar, normale dhe të përshtatshme për moshën. Plani i ngrënies së një fëmije adoleshent duhet të jetë i shëndetshëm, i ekuilibruar dhe duhet të sigurojë marrjen adekuate të proteinave, kalciumit dhe vitaminave. Pacientët e trajtuar me kortikosteroide duhet të jenë të kujdesshëm që të mos e teprojnë pasi këto rrisin oreksin.
A mund të ndikojë moti në rrjedhën e sëmundjes?
Jo, nuk ka efekte të njohura të motit në simptomat e sëmundjes Behçet.
A mund të vaksinohet fëmijët dhe të rriturit?
Mjeku vendos se cilat vaksinime mund të marrë fëmija i prekur. Nëse fëmija trajtohet me një medikament imunosupresiv (kortikosteroide, azathioprinë, ciklosporin-A, ciklofosfamide, anti-TNF, etj.). Vaksinimi me vaksina të gjalla (kundër rubeolës, fruthi, parotit, poliomiolitit) duhet të shtyhet.
Vaksinat që nuk prodhohen nga mikroorganizma të gjallë, por përmbajnë vetëm proteina infektive (për tetanos, difterinë, poliomarkun, hepatitin B, kollën e mirë, pneumokokun, hemofilinë, meningokokun, gripin) mund të administrohen.
Çfarë duhet të merret parasysh në lidhje me jetën seksuale, shtatzëninë dhe kontracepsionin?
Një nga simptomat kryesore që mund të ndikojë në jetën seksuale është zhvillimi i ulcerave gjenitale. Këto mund të jenë të përsëritura dhe të dhimbshme dhe mund të ndërhyjnë në marrëdhëniet seksuale. Ecuria e sëmundjes në pacientët femra është zakonisht i lehtë dhe ata mund të përjetojnë një shtatzëni normale. Nëse një pacient është duke u trajtuar me terapi immunosupresive, duhet të konsiderohet përdorimi i kontraceptivëve. Pacientët duhet të kërkojnë këshilla nga mjeku i tyre për problemet e kontracepsionit dhe shtatzënisë. /Telegrafi/