Osteoporoza një sëmundje serioze e cila nuk duhet të neglizhohet!

Dr. Besim DemolliSpecialist i reumatologjisëtel. +38344727068
Osteoporoza përfaqëson një problem gjithnjë e më serioz shëndetësor dhe ekonomik në botë dhe rreth botës. Shumë individë, meshkuj dhe femra, përjetojnë dhimbje, paaftësi dhe cilësi të dobësuar të jetës si rezultat i kësaj sëmundje.
Gjatë dekadave të fundit, osteoporoza ka kaluar nga vlerësimi si pasojë e pashmangshme e plakjes në njohjen si një sëmundje serioze, jashtëzakonisht e parandalueshme dhe e shërueshme.
Çka është osteoporoza?
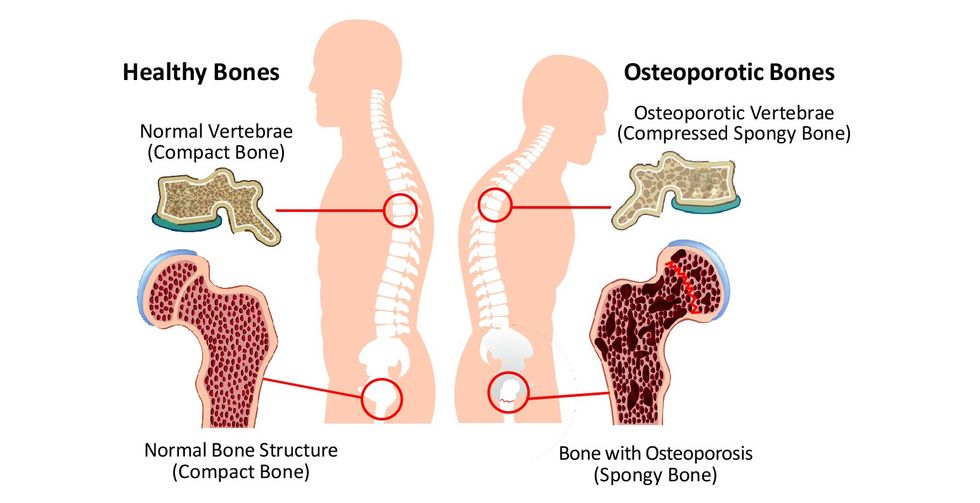
Osteoporoza, është sëmundja më e zakonshme metabolike e kockave e cila karaketrizohet me ulje të masës kockore dhe me përkeqësim mikro-strukturor i indeve të kockave, të cilat ndryshime çojnë në rritjen e brishtësisë/fragjilitetit të kockave dhe rritjen e rriskut për fraktura.
A dihet shkaktari i saj?
Osteoporoza është një sëmundje kronike, progresive e etiologjisë multifaktoriale dhe është sëmundja më e zakonshme metabolike e kockave në botë. Është më shpesh në gratë pas menopauzës, personat me strukturë të vogël kockash, të moshuarit, në Kaukazianët dhe personat me prejardhje aziatike, megjithëse ndodh në të dy gjinitë, në të gjitha racat dhe të gjitha grupmoshat. Kontrolli i popullatave në rrezik është thelbësor dhe mund të identifikojë personat me osteoporozë para se të ndodhin frakturat.
Etiologjikisht, osteoporoza kategorizohet si primare ose dytësore.
Osteoporoza primare
Osteoporoza primare është forma më e zakonshme e osteoporozës. Është e ndarë në osteoporozë juvenile dhe idiopatike. Osteoporoza idiopatike mund të ndahet më tej në osteoporozë pas menopauzës (tipi I) dhe moshës ose plakjes (tipit II). Osteoporoza pas menopauzës është kryesisht për shkak të mungesës së estrogjenit. Osteoporoza senile është kryesisht për shkak të plakjes së skeletit dhe mungesës së kalciumit.
Osteoporoza sekondare
Osteoporoza sekondare ndodh kur një sëmundje esencilae, mungesë ose medikament shkakton osteoporozë. Deri në një të tretën e grave në postmenopauzë, si dhe shumë burra dhe gra para menopauzës, kanë një shkak bashkëekzistues të humbjes së masës së kockave, prej të cilave hiperkalciuria renale është një nga shkaqet dytësore më të rëndësishme të osteoporozës dhe e shërueshme me diuretikë tiazidike.
Faktorët e rrezikut për osteoporozën, të tilla si mosha e avancuar dhe dendësia minerale e zvogëluar e kockave (BMD), janë përcaktuar për shkak të lidhjes së tyre të drejtpërdrejtë dhe të fortë me incidencën e frakturave. Megjithatë, shumë faktorë të tjerë janë konsideruar faktorë rreziku bazuar në lidhjen e tyre me BMD si një tregues zëvendësues i osteoporozës.
Faktorët e rrezikut për osteoporozën përfshijnë sa vijon:
▪ Mosha e avancuar (≥50 vjet)
▪ Gjina femërore
▪ Raca e bardhë ose aziatike
▪ Faktorë gjenetikë, siç është historia familjare e osteoporoses
▪ Trup i hollë ose shtat i vogël (p.sh., peshë trupore më e vogël se 57,7 kg)
▪ Amenorrea
▪ Menarkë e vonë
▪ Menopauza e hershme
▪ Gjendja pas menopausës
▪ Pasivitet fizik ose imobilizim
▪ Përdorimi i barnave të caktuara (p.sh., antikonvulsantë, steroid sistemik, suplemente tiroide, heparin, agjentë kimioterapeutik, insulinë)
▪ Përdorimi i alkoolit dhe duhanit
▪ Mungesa e androgjenit ose estrogjenit
▪ Mungesa e kalciumit ose vitaminës D
▪ Hump, dowager: Një lakim i jashtëm i rruazave të qafës, duke krijuar një gunga në pjesën e prapme të qafës, dikur mendohej të ishte një deformim karakteristik i grave të moshuara. Gunga Dowager, i njohur zyrtarisht në mjekësi si kyfozë e qafës pas menopauzës. Kjo është për shkak të ndryshimeve osteoporotike në kurrizin cervical. Mund të prekë burra ose gra. Ashtu si shumica e ndryshimeve osteoporotike, shpesh është e parandalueshme.
Një memonikë potencialisht e dobishme për faktorët e rrezikut osteoporotik është osteoporoza, si më poshtë:
▪ Marrja e pakët e kalciumit
▪ Medikamente antikonvulzive(antikonvulsantë)
▪ Trup i hollë
▪ Marrja e alkoolit
▪ Hypogonadizmi
▪ Frakturë e mëparshme
▪ Hipertiroidizmi
▪ Raca (e bardhë, aziatike)
▪ Të afërm të tjerë me osteoporozë
▪ Steroide
▪ Pasiviteti
▪ Pirja e duhanit
Mbani në mend se osteoporoza ndodh në shumë njerëz që kanë pak ose aspak faktorë rreziku për këtë sëmundje. Shpesh, pacientët që nuk kanë pësuar një frakturë nuk raportojnë simptoma që do të lajmëronin klinicistin për të dyshuar në një diagnozë të osteoporoses. Kështu, kjo sëmundje është një "hajdut i heshtur" që zakonisht nuk bëhet i dukshëm klinikisht derisa të ndodhë një frakturë.
Kontrolli i popullatave është në rrezik. Pra, për fat të keq, shumë gra nuk marrin shqyrtimin ose trajtimin e duhur për osteoporozën, e cila, nga ana tjetër, mund të rezultojë në menaxhim jo të duhur të kësaj sëmundjeje dhe ndërlikimeve të lidhura me të. Për shembull, prania e një çrregullimi që dihet se shkakton osteoporozë dytësore - të tilla si artriti reumatoid, sëmundja celiake ose sëmundja Crohn - duhet të rrisin dyshimin e një klinicisti që pacienti mund të ketë osteoporozë dhe që mund të tregohet depistimi.
Ekzistojnë faktorë të shumtë të rrezikut për osteoporozën.
Komplikimet
Frakturat e kompresimit vertebral shpesh ndodhin me stres minimal, të tilla si kollitja, ngritja ose përkulja. Vertebrat e kolonës vertebrale dhe torakale, me theks ato të pjesës së poshtjme torakale dhe të sipërme lumbale janë të përfshira më shpesh. Në shumë pacientë, fraktura vertebrale mund të ndodhë ngadalë dhe pa simptoma. Vetëm një e treta e njerëzve me fraktura radiografike të vertebrave diagnostikohen klinikisht.
Frakturat e femurit janë më shkatërruese dhe ndodhin më së shpeshti në qafën e femurit dhe në rajonet intertrokanterike. Frakturat e femurit shoqërohen janë si pasojë e rrëzimeve/rënjes. Mundësia e një frakture të femurit gjatë rënies lidhet me drejtimin e rënies. Frakturat ka më shumë të ngjarë të ndodhin në rënie/rrëzim anash sepse indet më pak nënlëkurore janë në dispozicion për të shpërndarë ndikimin. Komplikimet dytësore të frakturave të femurit përfshijnë infeksione nozokomiale dhe tromboembolizëm pulmonar.
Frakturat mund të shkaktojnë komplikime të mëtejshme, duke përfshirë dhimbjen kronike nga frakturat e kompresimit vertebral dhe rritjen e sëmundshmërisë dhe vdekshmërisë dytësore ndaj frakturave të kompresionit vertebral dhe frakturave të femurit. Pacientët me fraktura multiple kanë dhimbje të konsiderueshme, e cila çon në rënie funksionale dhe një cilësi të dobët të jetës (QOL). Ata gjithashtu janë në rrezik për ndërlikimet që lidhen me palëvizshmërinë, duke përfshirë trombozën e venave të thella (DVT) dhe ulçerat e presionit. Kompromisi i rrugëve të frymëmarrjes mund të ndodhë tek pacientët me fraktura multiple vertebrale që rezultojnë në kyfozë të rëndë.
Pacientët me osteoporozë zhvillojnë deformime të shtyllës kurrizore dhe gungën e një ulësi, dhe ata mund të humbin 1-2 inç lartësi deri në dekadën e tyre të shtatë të jetës. Këta pacientë mund të humbin vetëvlerësimin e tyre dhe janë në rrezik të rritur për depresion.
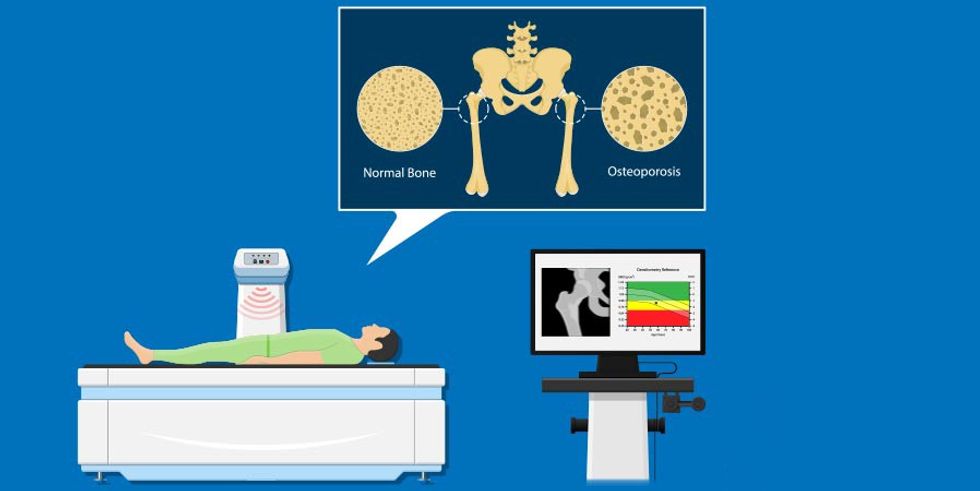
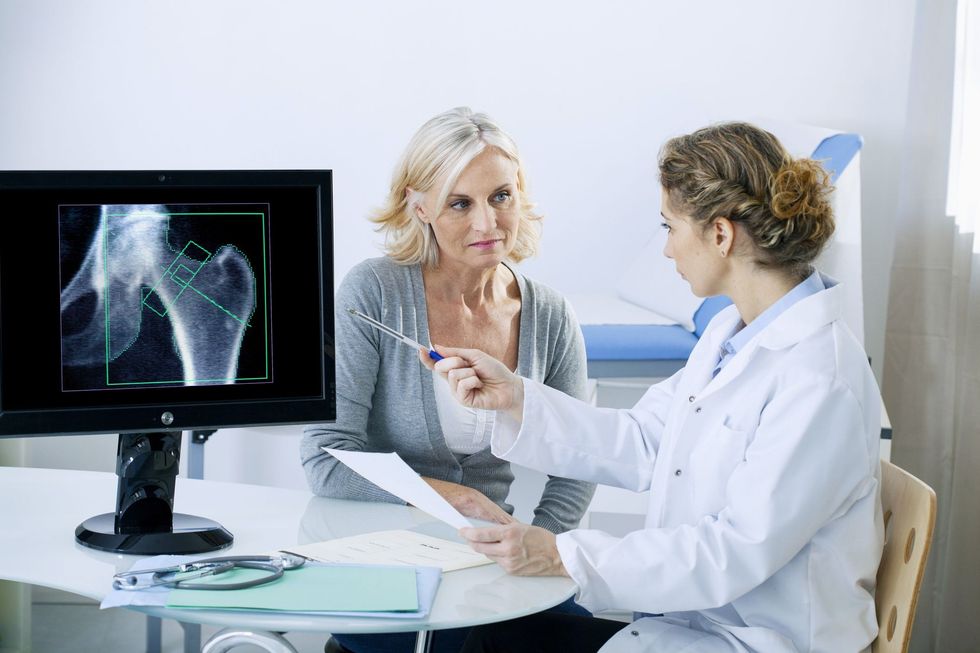
Përpunimi përbëhet nga studime të përshtatshme laboratorike për të kërkuar shkaqet e mundshme dytësore të osteoporozës dhe për të përcaktuar, nëse është e nevojshme, cilat terapi farmakologjike për osteoporozën mund të jenë të sigurta për t'u përdorur. Tregohen matjet e dendësisë minerale të kockave (BMD) për të vlerësuar rrezikun e frakturës.
Radiografia konvencionale përdoret për vlerësimin cilësor dhe gjysëm sasior të osteoporozës; morfometria vlerëson praninë e frakturave. Metodat sasiore të imazhit që përdoren zakonisht janë skanim i dendësisë kockore (DXA) dhe skanimi i tomografisë së komjuterizuar kuantitative (QCT).
BMD duhet të matet si në shtyllën kurrizore posteroanterior (PA) dhe në femurit në të gjithë pacientët që i nënshtrohen DXA. BMD e parakrahit duhet të matet në rrethanat e mëposhtme:
• Femur dhe / ose shtylla kurrizore nuk mund të maten ose interpretohen
• Hiperparatiroidizmi
• Pacientë shumë obezë (mbi kufirin e peshës për tavolinën e DXA-s)
Osteoporoza: Trajtimi & Managjimi
Një udhëzim i praktikës klinike nga Kolegji Amerikan i Mjekëve për trajtimin për të parandaluar frakturat tek burrat dhe gratë me dendësi të ulët kockore ose osteoporozë përfshin gjashtë rekomandime: dy rekomandime të forta, bazuar në prova me cilësi të lartë ose të moderuar dhe katër të dobëta, bazuar në dëshmi me cilësi të ulët.
Dy rekomandimet e forta janë si më poshtë:
▪ Klinicistët duhet të ofrojnë trajtim farmakologjik për gratë me osteoporozë të njohur për të zvogëluar rrezikun për fraktura të femurit dhe vertebrave. Mund të përdoren alendronate, risedronate, acid zoledronic ose denosumab.
▪ Në gratë pas menopauzës, estrogjeni ose estrogjeni plus progestogjeni ose raloksifeni nuk duhet të përdoren për trajtimin e osteoporozës.
Katër rekomandimet e dobëta janë si më poshtë:
▪ Tek gratë me osteoporozë, trajtimi farmakologjik duhet të zgjasë për 5 vjet; barnat gjenerike duhet të përdoren kur është e mundur.
▪ Monitorimi i dendësisë minerale të kockave (BMD) gjatë 5 viteve të trajtimit te gratë me osteoporozë nuk këshillohet, pasi provat sugjerojnë që rreziku i frakturave mund të zvogëlohet pavarësisht nga ndryshimet e BMD.
▪ Për gratë e moshës 65 vjeç e lart që kanë osteopeni dhe janë në rrezik të lartë të frakturave, vendimet për trajtim duhet të marrin parasysh preferencën e pacientit, profilin e rrezikut të thyerjes, përfitimet, dëmet dhe çmimin e barnave.
Tek burrat me osteoporozë të njohur klinikisht, klinicistët duhet të ofrojnë terapi me bifosfonat për të zvogëluar rrezikun e frakturave të vertebrave. Mungojnë provat për monitorimin e BMD tek burrat.
Masat parandaluese jofarmakologjike përfshijnë modifikimin e faktorëve të përgjithshëm të jetesës, të tilla si rritja e peshës dhe ushtrimet forcuese të muskujve, të cilat studime epidemiologjike i kanë lidhur me shkallë më të ulët të frakturave dhe sigurimin e marrjes optimale të kalciumit dhe vitaminës D si shtesë e terapisë aktive të antifrakturave. Për më tepër, shkaqet potencialisht të shërueshme themelore të osteoporozës siç janë hiperparatiroidizmi dhe hipertiroidizmi duhet të përjashtohen ose trajtohen nëse zbulohen.
Mund të ketë një rrezik në rritje të frakturave që përfshijnë unazat fqinje nëse terapitë përfshirë vertebroplastikën ose kyfoplastikën janë përdorur në menaxhimin e frakturave të dhimbshme osteoporotike
Edukimi i pacientit është kryesorja në trajtimin e osteoporozës. Shumë pacientë nuk janë të vetëdijshëm për pasojat serioze të osteoporozës, përfshirë rritjen e sëmundshmërisë dhe vdekshmërisë, dhe të cilët shqetësohen vetëm kur osteoporoza shfaqet në formën e fractures. Në përputhje me rrethanat, është e rëndësishme t'i edukoni në lidhje me këto pasoja. Parandalimi dhe trajtimi i hershëm janë thelbësore në menaxhimin e duhur të osteoporozës.
Fokusi i edukimit të pacientit është në parandalimin e osteoporozës. Parandalimi ka 2 përbërës, modifikimin e sjelljes dhe ndërhyrjet farmakologjike. Masat e duhura parandaluese mund të përfshijnë marrjen adekuate të kalciumit dhe vitaminës D, ushtrime fizike, ndërprerjen e pirjes së duhanit dhe moderimin e konsumit të alkoolit.
Pacientët duhet të edukohen në lidhje me faktorët e rrezikut për osteoporozën, me një theks të veçantë në historinë familjare dhe efektet e menopauzës. Pacientët gjithashtu duhet të arsimohen në lidhje me përfitimet e shtesave të kalciumit dhe vitaminës D, si dhe strategjitë për të parandaluar rënien tek të moshuarit.
Të gjitha grave në postmenopauzë më të vjetër se 65 vjeç duhet t'u ofrohet densitometria e kockave; densitometria duhet t'u ofrohet gjithashtu grave dhe burrave më të rinj që janë në rrezik të rritur. Këta pacientë duhet të kuptojnë përfitimet e monitorimit të densitetit të kockave. Shoqëria në përgjithësi gjithashtu duhet të edukohet në lidhje me përfitimet e stërvitjes në lidhje me osteoporozën.
Masat dietike
Marrja adekuate e kalciumit dhe vitaminës D janë të rëndësishme tek personat e çdo moshe, veçanërisht në fëmijëri pasi kockat po pjeken, dhe janë thelbësore në parandalimin dhe trajtimin e osteoporozës. Vitamina D gjithnjë e më shumë po njihet si një element kryesor në shëndetin e përgjithshëm të kockave, thithjen e kalciumit, ekuilibrin (p.sh., zvogëlimin e rrezikut të rrëzimeve), dhe performancën e muskujve. Pacientët që marrin sasi të pamjaftueshme të vitaminës D dhe kalciumit në dietën e tyre nuk duhet të marrin suplemente shtesë orale.
Burime të mira dietike të kalciumit përfshijnë produktet e qumështit, sardelet, arrat, farat e lulediellit, tofu, perime të tilla si zarzavatet e rrepës dhe ushqimin e pasuruar si lëngu i portokallit. Burime të mira dietike të vitaminës D përfshijnë vezët, mëlçinë, gjalpin, peshkun yndyror dhe ushqimin e pasuruar si qumështi dhe lëngu i portokallit. Shikoni faqen e internetit të Fondacionit Kombëtar të Osteoporozës për rekomandime të mëtejshme të kalciumit dhe vitaminës D.
Instituti i Mjekësisë (IOM) ka lëshuar rekomandime për marrjen ditore të kalciumit dhe vitaminës D tek të rriturit e moshuar. Për gratë më të vjetra se 50 vjet, IOM rekomandoi 1200 mg / ditë kalcium. IOM rekomandoi 1000 mg / ditë kalcium për burrat 51-70 vjeç dhe 1200 mg / ditë për burrat mbi 70 vjeç. Për të dy gjinitë, niveli i sipërm i rekomanduar ishte 2000 mg / ditë.
Si për gratë ashtu edhe për burrat, rekomandimi i rekomanduar i dietës ditore të vitaminës D ishte 600 IU nga mosha 51-70 dhe 800 IU për moshën 70 vjeç, me një maksimum të rekomanduar prej 4000 IU. Mes një polemike të konsiderueshme, IOM gjithashtu deklaroi se provat mbështesnin një rol për vitaminën D dhe kalciumin në shëndetin e kockave, por jo në kushte të tjera.
Kërkesa minimale ditore e vitaminës D në pacientët me osteoporozë është 800 IU e kolecalciferolit. Shumë pacientë kërkojnë nivele më të larta (vazhdimisht ose për një periudhë të shkurtër) për t'u konsideruar e mbushur me vitaminë D, e cila përcaktohet si një nivel serum 25-hidroksivitamin D prej të paktën 32 ng / mL.
Alkooli dhe anoreksia nervore mund të ndërhyjnë në të ushqyerit. Marrja e tepërt e alkoolit mund të ndërhyjë në ekuilibrin e kalciumit duke rritur prodhimin e PTH dhe duke penguar enzimat që shndërrojnë vitaminën D joaktive në formën e saj active. Përveç kësaj, alkooli mund të rezultojë në mangësi hormonale dhe mund të rrisë prirjen për rënie. Gjendjet e dobëta ushqyese, të tilla si në anoreksi nervore, kanë qenë të lidhura fuqimisht me humbjen e masë së kockave. Faktorët ushqyes dhe endokrin kontribuojnë në humbjen e masës së kockave. Në veçanti, gjendjet e ulëta të estrogjenit, të cilat rezultojnë nga pesha e ulët e trupit, rezultojnë në humbje të konsiderueshme të masës së kockave.
Terapia fizikale përqendrohet në përmirësimin e forcës, fleksibilitetit, sjelljes dhe ekuilibrit të një pacienti për të parandaluar rëniet dhe për të maksimizuar funksionin fizik Ritrajnimi postural është thelbësor në këtë popullatë. Dendësia minerale e kockave kurrizore (BMD) është e ndërlidhur drejtpërdrejt me fuqinë e ekstensorëve të shpinës. Prandaj, duhet të theksohet mirëmbajtja dhe forcimi i ekstensorëve të shpinës. Në studimet nga Sinaki dhe kolegët, forcimi i muskujve ekstensorë të shpinës ulin kifozën dhe ulin rrezikun e ndodhive të frakturave të kompresimit vertebral.
Sapo, gjendja e terapisë lejon, duhet të fillojnë ushtrime me peshë. Ushtrimet e rregullta të mbajtjes së peshës janë thelbësore për mirëmbajtjen e masës kockore dhe duhet të inkurajohen te të gjithë pacientët, përfshirë fëmijët dhe adoleshentët (për të forcuar skeletin gjatë procesit të maturimit). Ushtrimet gjithashtu përmirësojnë shkathtësinë dhe ekuilibrin, duke zvogëluar kështu rrezikun e rënies.
Terapia e punës
Trajnimi në kryerjen e aktiviteteve të jetës së përditshme (RVV) dhe në përdorimin e duhur të pajisjeve adaptive janë thelbësore për parandalimin e rënieve/rrëzimeve në të ardhmen. Modifikimi i shtëpisë përqendrohet në zvogëlimin e rrezikut të rënies/rrëzimeve duke instaluar parmakë dhe shufra kapëse në korridoret, shkallët dhe banjat. Përdorimi i një karrige dushi, stol vaske dhe pajisje adaptive për larjen gjithashtu mund të jenë të dobishme. Zbatimi i shiritit jo të skiduar në hapa (brenda dhe jashtë), si dhe heqja e qilimave të rrëshqitshëm, mund të përmirësojnë sigurinë në shtëpi.
Ushtrimet
Në përgjithësi rekomandohen ushtrime aerobike me ndikim të ulët, të tilla si ecja dhe biçikleta. Gjatë këtyre aktiviteteve, sigurohuni që pacienti të mbajë një shtrirje vertikale të shtyllës kurrizore.
Terapia e duhur për osteoporozën përfshin 3-5 seanca në javë të ushtrimeve që mbajnë peshë, të tilla si ecja ose vrapimi, me secilën seancë që zgjat 45-60 minuta. Pacienti duhet të udhëzohet në një program ushtrimesh në shtëpi që përfshin elementët e nevojshëm për përmirësimin e sjelljes dhe gjendjen e përgjithshme fizike.
Edhe pse noti nuk është një ushtrim që mban peshë që do të përmirësojë BMD, ai siguron zgjerimin e gjoksit, zgjatjen e shtyllës kurrizore dhe palestër kardiopulmonare me ndikim të ulët. Ushtrimet izometrike duhet të përdoren gjithashtu për të forcuar muskujt e barkut, duke ndihmuar në parandalimin e kyfozës.
Terapisti fizik duhet të adresojë trajnimin e ekuilibrit, sepse parandalimi i rënies/rrëzimit është i rëndësishëm në zvogëlimin e rrezikut të shfaqjes klinikisht të dukshme të frakturës së osteoporozës, Përmirësimi i ekuilibrit mund të ulë ndjeshëm rrezikun e rënies. Trajnimi i ekuilibrit përfshin forcimin e pjesëve të ndryshme të trupit (p.sh., trungu, këmbët), proprioceptimin dhe inputi vestibular u jep trupave tanë informacione nëse jemi duke lëvizur me ose kundër gravitetit, të shpejtë apo të ngadaltë, në lëvizje apo të palëvizshme, dhe në cilin drejtim po drejtohemi. Disa ushtrime të ndryshme janë treguar të dobishme në pacientët me osteoporozë.
Parandalimi primar i osteoporozës fillon që në fëmijëri. Pacientët kërkojnë marrje adekuate të kalciumit, marrje të vitaminës D dhe ushtrime që mbajnë peshë. Përtej kësaj, parandalimi i osteoporozës ka dy përbërës: modifikimin e sjelljes dhe ndërhyrjet farmakologjike.
Pacientët duhet të këshillohen për ndërprerjen e pirjes së duhanit dhe moderimin e marrjes së alkoolit. Ushtrimet e rregullta që mbajnë peshë dhe forcimi i ekstensorëve të shpinës ndihmojnë në vonimin e humbjes së masës së kockave. Në një studim që zbuloi osteopeni në mbi një të katërtën e burrave dhe grave në moshën e mesme të hershme, kishte një korrelacion negativ midis stërvitjes dhe BMD tek burrat, pavarësisht niveleve relativisht të larta të stërvitjes - por shumica e burrave në studim raportuan çiklizmin si të tyre ushtrime të preferuara, sesa aktivitete që mbajnë peshë si ecja ose vrapimi.
Pacientët që kanë çrregullime ose marrin medikamente që mund të shkaktojnë ose përshpejtojnë humbjen e masës së kockave duhet të sigurojnë marrje adekuate të kalciumit dhe vitaminës D dhe, në disa raste, trajtim farmakologjik. Metodat e parandalimit farmakologjik përfshijnë plotësimin e kalciumit dhe administrimin e raloksifenit ose bisfosfonateve (alendronat ose risedronat). Bisfosfonatet duhet të konsiderohen si agjentë të linjës së parë për parandalimin e osteoporozës.
Estrogjenit-progestinë terapia nuk konsiderohet më një qasje e vijës së parë për trajtimin e osteoporozës tek gratë në menopauzë, sepse ajo ka qenë e lidhur me një rrezik në rritje për kancerin e gjirit, insulteve në tru, tromboembolinë venoze dhe ndoshta sëmundjen koronare. Gjithashtu, estrogjeni tani rekomandohet vetëm nëse pacientët kërkojnë lehtësim të simptomave pas menopauzës.
Monitorimi i rregullt mund të jetë i dobishëm. Densitometria periodike e kockave ndihmon në diagnostikimin e osteoporozës në fazën e hershme dhe ndihmon në parandalimin e frakturave. Sipas Fondacionit Kombëtar të Osteoporozës, vlerësimi i BMD në baza periodike është mënyra më e mirë për të monitoruar dendësinë e kockave dhe rrezikun e frakturave në të ardhmen. Sidoqoftë, ekziston një polemikë e konsiderueshme në lidhje me atë se sa shpesh duhet të përsëriten matjet e BMD, veçanërisht në gratë në postmenopauzë me një BMD normale fillestare.
Prognoza
Prognoza për osteoporozën është e mirë nëse zbulohet humbja e masës së kockave në fazat e hershme dhe ndërmerret ndërhyrja e duhur. Pacientët mund të rrisin dendësinë minerale të kockave (BMD) dhe të ulin rrezikun e fraktuarve me ushtrime, me një dietë të pasur me kalcium dhe medikamente të duhura anti-osteoporotike. Për më tepër, pacientët mund të ulin rrezikun e tyre të rrëzimeve duke marrë pjesë në një qasje shumëplanëshe që përfshin rehabilitimin dhe modifikimet mjedisore. Përkeqësimi i statusit mjekësor mund të parandalohet duke siguruar menaxhim të duhur të dhimbjes dhe, nëse tregohet, pajisje ortotike.
/Telegrafi/