Djersitja e tepërt - çfarë është dhe si trajtohet

Djersitja e tepërt mund të prekë të gjithë trupin ose vetëm zona të caktuara të trupit, siç janë sqetullat, duart, fytyra ose këmbët. Meqenëse shkakton lagështirë të shtuar në sipërfaqen e duarve, fytyrës dhe zonave të tjera të trupit, ky çrregullim ka të ngjarë të ndikojë ndjeshëm në jetën shoqërore të një personi
Dr. Besim DemolliSpecialist i reumatologjisëtel. +38344727068
Çfarë është hiperhidroza?
Hiperhidroza është djersitje e tepërt. Kjo gjendje ndodh kur djersitni më shumë sesa trupi juaj ka nevojë për të rregulluar temperaturën. Mund të përjetoni djersitje kur jeni në qetësi, në temperatura të ftohta ose rastësisht në momente kur nuk do të prisnit të djersiteni.
Djersa është një lëng pa erë që lirohet nga gjëndrat tuaja ekrine (gjëndrat e djersës). Detyra e djersës është të ndihmojë në rregullimin e temperaturës së trupit tuaj dhe të parandalojë mbinxehjen. Ju keni gjëndra ekrine në lëkurën tuaj. Djersa lëviz nga gjëndrat tuaja përmes tubave të quajtur kanale derisa të arrijë sipërfaqen e lëkurës suaj. Pasi djersa të largohet nga kanalet, ajo ndryshon nga një lëng në një gaz dhe zhduket nga lëkura juaj (avullon) për të ftohur trupin tuaj.
Hiperhidroza është rezultat i mbingarkesës së gjëndrave tuaja të djersës. Për më tepër, simptomat e mbiprodhimit të djersës kontribuojnë në përkeqësimin e madh të cilësisë së jetës së pacientëve. Ato ndikojnë fuqishëm në fusha të shumta të jetës, siç janë ato psikologjike, sociale dhe madje edhe ekonomike, duke çuar në ndërprerjen e aktiviteteve të jetës së përditshme. Ato përbëjnë një barrë të rëndë për pacientët duke çuar në vetëizolim dhe humbje të vetëdijes. Për më tepër, ato mund të përkeqësohen nga stresi dhe emocionet, gjë që krijon një rreth vicioz. Kohët e fundit, studiuesit kanë vërejtur një lidhje midis hiperhidrozës dhe rrezikut të përgjithshëm më të madh të sëmundjeve psikiatrike, përfshirë depresionin.
Hiperhidroza ka gjithashtu një efekt të drejtpërdrejtë në gjendjen e lëkurës duke ndërhyrë në mekanizmat e saj natyrorë mbrojtës. Kjo rezulton në një prevalencë më të madhe të dermatozave midis pacientëve të prekur, veçanërisht me origjinë mikotike, bakteriale dhe më rrallë virale. Prandaj, djersitja e tepërt përbën një problem kompleks që kërkon një kujdes të kujdesshëm profesional të mbështetur nga modalitetet e reja të trajtimit të hiperhidrozës.
Cilat janë llojet e hiperhidrozës?
Ekzistojnë dy lloje të hiperhidrozës:
• Hiperhidroza fokale primare: Hiperhidroza fokale është një gjendje kronike e lëkurës. Një ndryshim gjenetik (mutacion) shkakton këtë gjendje. Ju mund ta trashëgoni atë nga familja juaj biologjike. Ky është lloji më i zakonshëm i hiperhidrozës. Zakonisht prek sqetullat, duart, këmbët dhe fytyrën. Ka tendencë të fillojë para moshës 25 vjeç.
• Hiperhidroza sekondare e përgjithësuar: Hiperhidroza e përgjithësuar është djersitje e tepërt e shkaktuar nga një gjendje mjekësore themelore ose është një efekt anësor i një medikamenti. Hiperhidroza sekondare mund t'ju bëjë të djersiteni gjatë gjumit.
Sa e zakonshme është hiperhidroza?
E përcaktuar si djersitje e tepërt përtej asaj që kërkohet për termorregullimin normal, hiperhidroza vlerësohet të prekë ~5% të të rriturve në Shtetet e Bashkuara, me vlerësime të prevalencës deri në 16% në popullata të caktuara. Kulmi është tek të moshuarit 18 deri në 39 vjeç, me gjinitë të prekura në mënyrë të barabartë, por pacientët më të vjetër kanë një model topografik të ndryshëm. Më pak se gjysma e pacientëve kërkojnë kujdes për këtë problem, edhe pak nga ta marrin trajtim të përshtatshëm. Hiperhidroza fokale aksilare është më e zakonshme, e ndjekur nga hiperhidroza e përgjithësuar.
Rreth 50% e personave me hiperhidrozë të vetë-raportuar përshkruajnë një cilësi të reduktuar të jetës, dhe në disa pacientë kjo i afrohet sëmundjeve kronike si artriti reumatoid dhe skleroza multiple. Pacientët zakonisht raportojnë siklet në lidhje me pamjen e dukshme të djersitjes ose rrobave të njollosura, por ndonjëherë edhe bromhidrozë, një erë të pakëndshme trupi. Kjo shpesh përkeqësohet në mjedisin e punës ku skenarët që shkaktojnë ankth, siç është mbajtja e prezantimeve, përkeqësojnë përkohësisht djersitjen. Hiperhidroza fokale palmare mund ta bëjë të vështirë kapjen e objekteve të tilla si timoni dhe të ndikojë në aftësinë për të shkruar dhe mund të krijojë rreziqe elektrike në disa profesione. Ndikimet personale dhe sociale janë të rëndësishme, dhe shumë prej tyre shmangin situatat dhe marrëdhëniet sociale. Ata me partnerë raportojnë ankth për mënyrën se si perceptohet djersitja e tyre, duke kufizuar prekjen fizike dhe intimitetin. Çrregullimet komorbide të humorit, veçanërisht ankthi i përgjithësuar, ankthi social dhe depresioni, janë shumë më të përhapura në grupet e hiperhidrozës.
Fiziologjia dhe patofiziologjia e djersitjes
Gjendrat ekrine të djersës lloji më i përhapur i gjëndrave të djersës me një dendësi veçanërisht të lartë në shuplaka, shputa dhe sqetulla, prodhojnë tretësira të pasura me kripë të holluar me ujë të cilat rregullojnë termperaturën. Gjëndrat ekrine të djersës janë lloji kryesor i gjëndrave të djersës të përfshira në hiperhidrozë. Duke qenë nën kontrollin simpatik, termorregullimi kontrollohet kryesisht nga hipotalamusi dhe kontrolli transmetohet nëpërmjet neuroneve të rendit të parë tek ato të rendit të dytë të vendosura në pjesë e përparme të palcës kurrizore. Pastaj, neuronet efektore të rendit të tretë të vendosura në zinxhirin simpatik torakolumbar lëshojnë acetilkolinë për të aktivizuar receptorët muskarinikë në gjëndrat e djersës. Aktiviteti bazal i këtij sistemi rritet me temperaturë më të lartë, ushtrime ose shkaktarë emocionalë si ankthi. Gjëndrat ekrine janë të zmadhuara në hiperhidrozë, por përndryshe janë ultrastrukturalisht normale. Biopsitë nga zinxhiri simpatik në hiperhidrozën primare tregojnë hipermielinizim, me shprehje të shtuar të neuregulinës-1, një rregullator i rëndësishëm i mielinizimit aksonal, ndoshta duke treguar një nivel të rritur të tonit simpatik.
Hiperhidroza primare dhe sekondare
Hiperhidroza klasifikohet si primare ose sekondare. Shumica e prezantimeve të hiperhidrozës lidhen me pacientët me hiperhidrozë primare. Hiperhidroza primare i referohet djersitjes së tepërt që nuk shkaktohet nga një gjendje tjetër mjekësore dhe për këtë arsye është idiopatike. Më së shpeshti paraqitet fokale, me sqetullat si rajoni më i prekur, i ndjekur nga pëllëmbët. Fillimi është zakonisht në adoleshencë ose në moshën e rritur të hershme. Një histori familjare është e zakonshme dhe se deri në 60% të të prekurve që raportojnë një të afërm të shkallës së parë në grupet e hiperhidrozës palmare. Pavarësisht se shumë prej tyre demonstrojnë një model trashëgimie autosomal dominant, nuk është identifikuar asnjë shkak i qartë i vetëm monogjenetik.
Hiperhidroza sekondare është vetëshpjeguese, dhe megjithëse është shumë më pak e zakonshme, është e rëndësishme të njihen rastet për të udhëhequr trajtimin e duhur. Hiperhidroza sekondare ka më shumë të ngjarë të përgjithësohet dhe të ketë një fillim pas moshës 25 vjeç, dhe hulumtime të mëtejshme mund të jenë të nevojshme për një shkak themelor. Një e dhënë e rëndësishme është djersitja gjatë natës.
Shkaqet e hiperhidrozës sekondare
Medikamentet:
▪ Antidepresantët me theks inhibitorët e rimarrjes së serotoninës (Amitriptilina, Duloksetina, Milnaciprami).
▪ Antipsikotikët
▪ Frenues të acetilkolinesterazës, p.sh. piridostigmina dhe donepezili
▪ Opioidët, p.sh. metadoni, tramadoli, kodeina
▪ Modulatorë të estrogjenit, p.sh. tamoksifeni dhe frenues të aromatazës
▪ Terapia e privimit të androgjenit
▪ Imunosupresantët, p.sh. ciklosporina
▪ Kortikosteroidet
▪ Josteroid antiinflamatorët
▪ DMARDs sintetik (Hidroksiklorokina, Azatioprina, Metotrexate, Leflunomide)
▪ DMARDs biologjik (Infliximab, Adalimumab, Etanercept, Tocilizumab, Rituximab)
▪ Barnat që ndikojën në receptorët GABA (Gabapentine, Pregabaline, Benzodiazepinat, Baclofeni etj.)
▪ Bisfosfanatet (alendronate, uIbadronate, Acidi Zelodronic)
▪ Mbesin edhe shumë barna të tjera si shkak pa i përmendur!?
Sëmundejt endokrine:
▪ Diabeti melit
▪ Hipertiroidizmi
▪ Akromegalia
▪ Feokromocitoma
▪ Karcinoid sindroma
Sëmundjet neurologjike:
▪ Sëmundja Parkinson
▪ Gjendjet pas insulteve cerbrovaskulare
▪ Sindroma Frey
▪ Sindroma Ross dhe Harlequin
▪ Dëmtimi i palcës kurrizore
Sëmundjet reumatike:
▪ Artriti rheumatoid
▪ Lupusi eritematoz sistemik
▪ Polimialgjia reumatike
▪ Vaskulitet sistemike
▪ Spondiloartropatitë periferike
▪ Fibromialgjia
▪ Dermatomioziti dhe Polimioziti
▪ Still Sindroma
▪ Amiloidoza
▪ Sjögren sindroma
▪ Skleroza sistemike
Sëmundet tjera
▪ Sëmundjet malinje, veçanërisht limfoma
▪ Infeksionet kronike, p.sh. tuberkulozi, Lyme Borelioza, Bruceloza etj!
▪ Mbesin edhe shumë sëmundje të tjera si shkak pa i përmendur!?
Mundësitë e menaxhimit për hiperhidrozën
Menaxhimi konsiston në terapi lokale, orale ose të bazuara në pajisje përpara se të merren në konsideratë opsionet e injektueshme, ablative ose kirurgjikale. Ekzistojnë metodologji të ndryshme për të përcaktuar shkallën e prekjes. Gravimetria lejon një karakterizim më të saktë të shkallës së djersitjes, por përdoret kryesisht në studimet ndërhyrëse.
Opsionet e trajtimit të disponueshme për hiperhidrozën
Terapitë lokale
Terapitë lokale konsiderohen si linja e parë për menaxhimin e hiperhidrozës fokale për shkak të lehtësisë së përdorimit, tolerancës dhe efikasitetit të tyre. Ndërsa sipërfaqja e djersitjes jonormale rritet, praktikaliteti i përdorimit të terapive lokale zvogëlohet, dhe për këtë arsye terapitë lokale përdoren më rrallë në hiperhidrozën e përgjithësuar.
Antiperspirantët më të zakonshëm përmbajnë kripëra alumini, zakonisht klorur alumini ose heksahidrat. Antiperspirantët pa recetë përmbajnë 1%-2% klorur alumini, por antiperspirantët me fuqi klinike të përdorur për menaxhimin e hiperhidrozës përmbajnë 15%-25% klorur alumini. Kur përdoren siç duhet, janë raportuar shkallë përgjigjeje deri në 98% për hiperhidrozën aksilare, me shkallë përgjigjeje pak më të ulëta në hiperhidrozën palmoplantare.
Kripërat e aluminit reagojnë me mukopolisakaridet brenda kanalit të gjëndrave ekrine të djersës, duke formuar një tapë okluzive që parandalon sekretimin e djersës. Për të optimizuar efikasitetin e kripërave të aluminit, këto produkte duhet të aplikohen natën kur prodhimi i djersës është në nivelin më të ulët. Kohëzgjatja e efektit lidhet me kohën e ripërtëritjes së epidermës, dhe për këtë arsye kërkohet aplikim i përsëritur, me shumicën e subjekteve që kërkojnë aplikime ditore ose dy herë ditore. Një përgjigje zakonisht shihet pas 1-2 javësh trajtimi.
Irritimi i lehtë i lëkurës është i zakonshëm, gjë që mund të kufizojë tolerancën. Deri në 70% e përdoruesve raportojnë të paktën kruajtje të lehtë pas aplikimit, e cila zakonisht bëhet më pak e rëndë me përdorimin e vazhdueshëm. Thithja sistemike e kripërave të aluminit është shumë e ulët, dhe aktualisht nuk ka prova të qarta epidemiologjike që lidhin antidjersitësit që përmbajnë alumin me një rrezik në rritje të sëmundjeve të tilla si demenca Alzheimer ose kanceri i gjirit.
Një terapi alternative lokale për hiperhidrozën fokale është glikopirrolati, një antagonist muskarinik antikolinergjik që pengon sinjalet terminale simpatike. Glikopirrolati mund të aplikohet përmes pecetave të impregnuara (p.sh. Qbrexza) ose të përzihet në kremra topikë. Një studim i hapur i pecetave të impregnuara me glikopirrolat gjeti përmirësim në djersitje në 63% të rasteve. Efektet anësore tipike antikolinergjike si goja e thatë dhe midriaza janë të zakonshme. Pacientët duhet të kujdesen që t’i lajnë duart me kujdes pas përdorimit për të parandaluar transferimin e paqëllimshëm përmes prekjes së syrit, që rezulton në midriazë.
Terapitë orale
Këto konsiderohen si linja e parë për hiperhidrozën e përgjithësuar, mund të jenë mjaft efektive në hiperhidrozën kraniofaciale dhe zakonisht janë linja e dytë për hiperhidrozën aksilare dhe palmoplantare. Më të përdorurit janë antagonistët muskarinikë, përfshirë glikopirolatin dhe oksibutininën. Një rishikim sistematik i pacientëve të trajtuar me oksibutininë raportoi një shkallë përgjigjeje prej 76%. Efektet anësore antikolinergjike janë më të zakonshme me administrimin sistemik sesa atë topikal dhe janë të lidhura me dozën, dhe pacientët më të vjetër mund të jenë më të ndjeshëm.
Propranololi, një frenues jo-selektiv i receptorëve β-adrenergjikë, është ideal për ata që raportojnë përkeqësim episodik në situata stresuese dhe mund të merret rregullisht ose sipas nevojës. Ne gjithashtu e gjejmë propranololin të dobishëm për menaxhimin e djersitjes kraniofaciale, megjithëse duhet të tregohet kujdes tek pacientët me bradikardi, presion të ulët të gjakut, astmë dhe predispozitë ndaj hipoglicemisë. Klonidina, një agonist i receptorëve α2 me veprim qendror, është një modulator simpatik më pak i përdorur, dhe mund të merret në konsideratë edhe në hiperhidrozën kraniofaciale.
Jontoforeza
Jontoforeza, një terapi e bazuar në pajisje, përdor rrymë elektrike DC të nivelit të ulët për të kaluar jonet nëpër sipërfaqen e lëkurës, zakonisht nëpërmjet një banje uji. Për arsye praktike, kjo përdoret kryesisht për hiperhidrozën palmare dhe plantare. Deri në 90% të pacientëve me hiperhidrozë palmare i përgjigjen jontoforezës. Shumica e pacientëve përjetojnë ndjesi shpimi gjilpërash në lëkurën e zhytur gjatë trajtimit, dhe çdo prerje duhet të mbulohet me vazelinë për të zvogëluar shqetësimin. Uji i rubinetit përmban kripëra të tretura dhe zakonisht është i mjaftueshëm, por herë pas here, nevojitet gjysmë luge çaji sodë bikarbonati. Trajtimi është për 20-30 minuta çdo ditë fillimisht, pastaj zvogëlohet gradualisht në trajtime dy herë në javë ose javore sipas përgjigjes së pacientit. Mekanizmi është i debatueshëm, por hipotezat kryesore janë se transferimi jonik ose formon tapa në gjëndrat e djersës, ngjashëm me mekanizmin e kripërave të aluminit topikal, ose aktiviteti elektrik ul rregullimin e mbaresave nervore simpatike në lëkurën e trajtuar. Jontoforeza mund të përdoret gjithashtu për të nxitur shpërndarjen e barnave në lëkurë, dhe për këtë arsye glikopirolati ose oksibutinina mund të shtohen gjithashtu në banjën me ujë për të rritur efikasitetin.
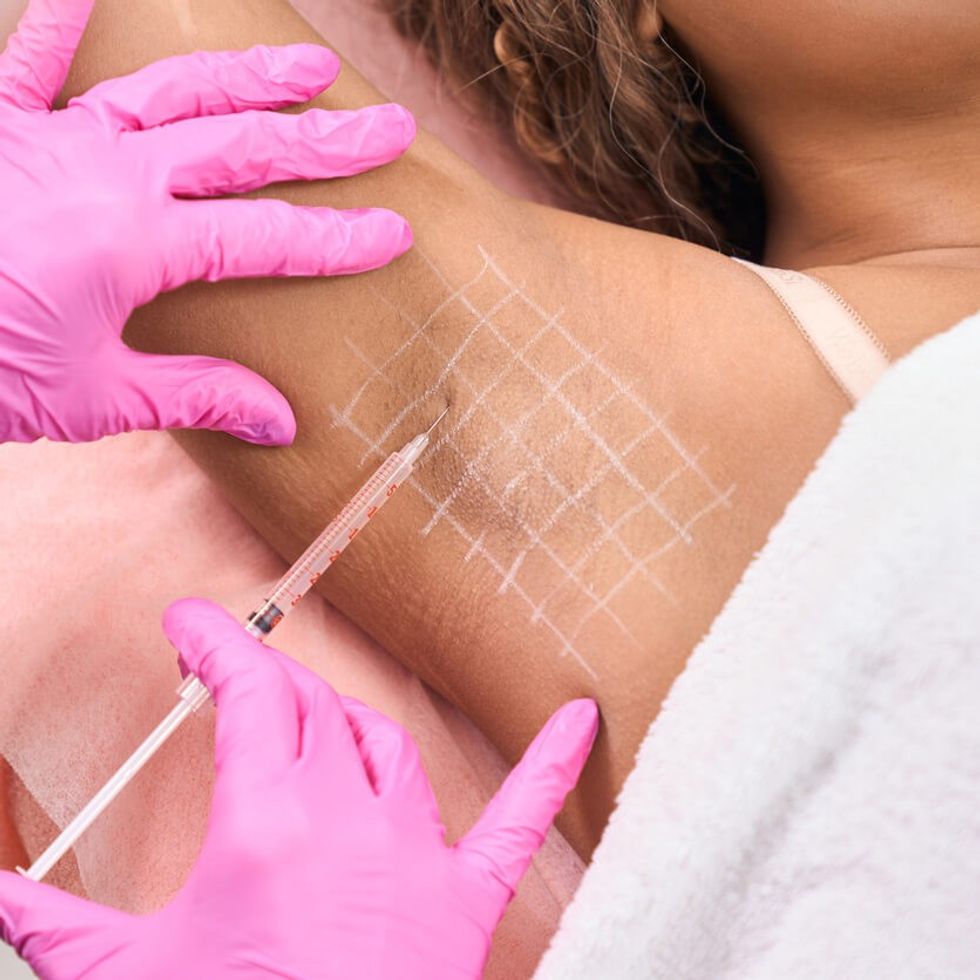
Injeksione të toksinës botulinum
Toksina botulinum është opsioni i linjës së dytë ose të tretë për menaxhimin e hiperhidrozës fokale kur përgjigja ndaj terapive lokale ose të bazuara në pajisje ka qenë e pamjaftueshme. Përdoret zakonisht për hiperhidrozën aksilare, palmare, plantare dhe kraniofaciale. Injeksionet jepen në kryqëzimin dermal-nënlëkuror për të maksimizuar ekspozimin ndaj gjëndrave të djersës. Deri në 96% të pacientëve janë të kënaqur me përgjigjen ndaj injeksioneve aksilare. Shkalla e përgjigjes është pak më e ulët për hiperhidrozën palmare dhe injeksionet palmare janë të pakëndshme, kështu që autorët preferojnë ta kryejnë këtë procedurë me qetësim. Kohëzgjatja mesatare e efektit është rreth 6-9 muaj. Djersitja kompensuese në segmente të tjera të trupit është një ndërlikim i pazakontë i kësaj teknike. Përhapja e toksinës në muskujt e afërt mund të rezultojë në dobësi dhe është më problematike me injeksionet palmare dhe kraniofaciale sesa me injeksionet aksilare. Dobësia e lehtë subjektive e dorës pas trajtimit zakonisht zgjidhet brenda pak javësh. Rreziku i gjakderdhjes dhe infeksionit është zakonisht i ulët me injeksionet nënlëkurore të toksinës botulinum.
Terapitë ablative
Terapitë ablative mbështeten në termolizën e synuar dhe të pakthyeshme të gjëndrave ekrine të djersës nga rrezatimi i mikrovalëve ose një laser i fokusuar, duke krijuar nxehtësi të lokalizuar në kryqëzimin dermal-nënlëkuror. Pajisja më e disponueshme është miraDry, e cila përdor rrezatimin e mikrovalëve dhe është e licencuar për përdorim në hiperhidrozën aksilare. Shkalla e përgjigjes deri në 90% raportohet pas 12 muajsh. Procedura është e pakëndshme, duke kërkuar anestezi të lëkurës para trajtimit, me dhimbje dhe ënjtje të pritura për disa ditë pas trajtimit. Dendësia e qimeve aksilare gjithashtu shpesh zvogëlohet pas trajtimit. Nuk është i përshtatshëm për hiperhidrozën palmoplantare.
Terapitë kirurgjikale
Opsioni kryesor kirurgjikal është simpatektomia torakale endoskopike (ETS), e përdorur kryesisht për hiperhidrozën palmare refraktare. Procedura synon të ndërpresë furnizimin e sinjaleve simpatike në organin e synuar. Për hiperhidrozën palmare, procedura përfshin krijimin e një lezioni në ganglionet simpatike në nivelin e brinjëve 2-4, qoftë përmes kauterizimit ose prerjes. Shkalla e përgjigjes së menjëhershme arrin 90%-100%; megjithatë, hiperhidroza e përsëritur në zonën e trajtuar shihet në deri në 10% të pacientëve në ndjekjen e mëvonshme. Hiperhidroza kompensuese në zona të tjera është shumë e zakonshme, duke ndodhur në 80% të pacientëve. Kjo mund të jetë veçanërisht e vështirë për t'u trajtuar dhe për disa pacientë shkakton më shumë paaftësi sesa gjendja hiperhidrotike para operacionit. Prandaj, pacientët duhet të këshillohen me kujdes para se të vazhdojnë me ETS, veçanërisht për hiperhidrozën plantare për shkak të mosfunksionimit urologjik dhe seksual që shpesh pason simpatektominë lumbare.
Reseksioni kirurgjikal i lëkurës aksilare ose trajtimi lokal me liposuksion janë opsione të tjera, megjithëse të rralla, të trajtimit kirurgjikal për djersitjen refraktare.
Përfundim
Hiperhidroza është një gjendje e nënvlerësuar me morbiditet të konsiderueshëm. Pasi të përjashtohen shkaqet dytësore, çrregullimi nuk duhet të shihet thjesht si një shqetësim, dhe opsione të ndryshme trajtimi mund t'i ndihmojnë pacientët të jetojnë një jetë normale. Kur është e suksesshme, shumë pacientë shpesh e përshkruajnë ndërhyrjen si ndryshim jete, duke rezultuar e dobishme për mjekun që e trajton. /Telegrafi/